Hemos hablado mucho acerca de la mamografía y su gran utilidad para el diagnóstico precoz del cáncer de mama, pero ¿qué es la mamografía? y ¿cómo nace este método de imagen?
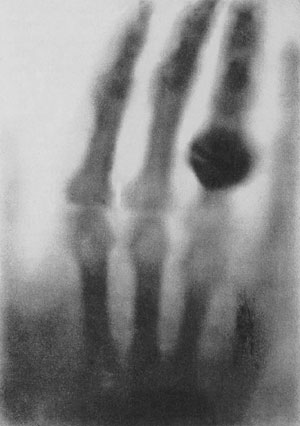
 Los rayos X, que son los rayos con los cuales se realiza este estudio, fueron descubiertos por Wilhelm Conrad Röntgen (izq), ingeniero y físico alemán, en el año 1895 y hecho famoso por tomar la primera placa radiológica de la mano de su esposa (der).
Los rayos X, que son los rayos con los cuales se realiza este estudio, fueron descubiertos por Wilhelm Conrad Röntgen (izq), ingeniero y físico alemán, en el año 1895 y hecho famoso por tomar la primera placa radiológica de la mano de su esposa (der).
 Pocos años después (1913) el Dr. Albert Salomon (cirujano alemán) realiza radiografías convencionales en más de tres mil tumores de mama (piezas de cirugía) para identificar qué cambios ocasionaban en el tejido y que se pudieran identificar por este método, hallando de esa manera características que posteriormente se conocerían mejor tales como las microcalcificaciones, el tipo de bordes y ya diferenciaba que había diferentes tipos de tumores de mama.
Pocos años después (1913) el Dr. Albert Salomon (cirujano alemán) realiza radiografías convencionales en más de tres mil tumores de mama (piezas de cirugía) para identificar qué cambios ocasionaban en el tejido y que se pudieran identificar por este método, hallando de esa manera características que posteriormente se conocerían mejor tales como las microcalcificaciones, el tipo de bordes y ya diferenciaba que había diferentes tipos de tumores de mama.
 Entre 1920 y 1950 hay diferentes autores que describen técnicas como el aerograma o neumomastia (Dr. Baraldi -Argentina en1933- quien inyectaba aire en los tejidos peri y retroglandulares de la mama) para identificar entre otras cosas la relación de los tumores con los planos adyacentes, o el Frederick Hicken quien fue el primero en inyectar medio de contraste a través de los ductos mamarios (conductos galactóforos) para demostrar si los mismos estaban comprometidos por los tumores; sin embargo, no es sino hasta 1949 que el médico uruguayo Raul Leborgne propone la compresión de la mama para una mejor identificación e identifica las microcalcificaciones que se visualizan en ciertos cáncer de mama, dando así inicio a una nueva era del diagnóstico por imágenes.
Entre 1920 y 1950 hay diferentes autores que describen técnicas como el aerograma o neumomastia (Dr. Baraldi -Argentina en1933- quien inyectaba aire en los tejidos peri y retroglandulares de la mama) para identificar entre otras cosas la relación de los tumores con los planos adyacentes, o el Frederick Hicken quien fue el primero en inyectar medio de contraste a través de los ductos mamarios (conductos galactóforos) para demostrar si los mismos estaban comprometidos por los tumores; sin embargo, no es sino hasta 1949 que el médico uruguayo Raul Leborgne propone la compresión de la mama para una mejor identificación e identifica las microcalcificaciones que se visualizan en ciertos cáncer de mama, dando así inicio a una nueva era del diagnóstico por imágenes.

 Ya en la década de los 60, el Dr. Charles M. Gross (Francia) y de quien hablamos en su oportunidad (haz click aquí) desarrolló el Senographe, el 1er. equipo de mamografía dedicado exclusivamente a tal fin, que permitió usar menor energía mejorando el contraste de los diversos elementos que forman la glándula mamaria, además de la labor educativa que realizó. Esto hizo un avance significativo en la detección del cáncer de mama que empezó a diagnosticarse en fases más precoces y ya no en estadios avanzados.
Ya en la década de los 60, el Dr. Charles M. Gross (Francia) y de quien hablamos en su oportunidad (haz click aquí) desarrolló el Senographe, el 1er. equipo de mamografía dedicado exclusivamente a tal fin, que permitió usar menor energía mejorando el contraste de los diversos elementos que forman la glándula mamaria, además de la labor educativa que realizó. Esto hizo un avance significativo en la detección del cáncer de mama que empezó a diagnosticarse en fases más precoces y ya no en estadios avanzados.
En la misma década de los 60 se publica el 1er. trabajo (HIP) en Estados Unidos de América elaborado para medir la efectividad de la pesquisa mamográfica en términos de reducción de la mortalidad por cáncer de mama y transcurre hasta 1999 que se aprueba el 1er mamógrafo digital. Desde esa ápoca las diferentes casas comerciales realizaron grandes mejoras en los equipos, la adquisición de las imágenes y sobre todo en su procesamiento, ya que al ser digital, permite la manipulación de la misma, desde hacer ampliaciones como modificar aspectos técnicos (negativizarlas por ejemplo).
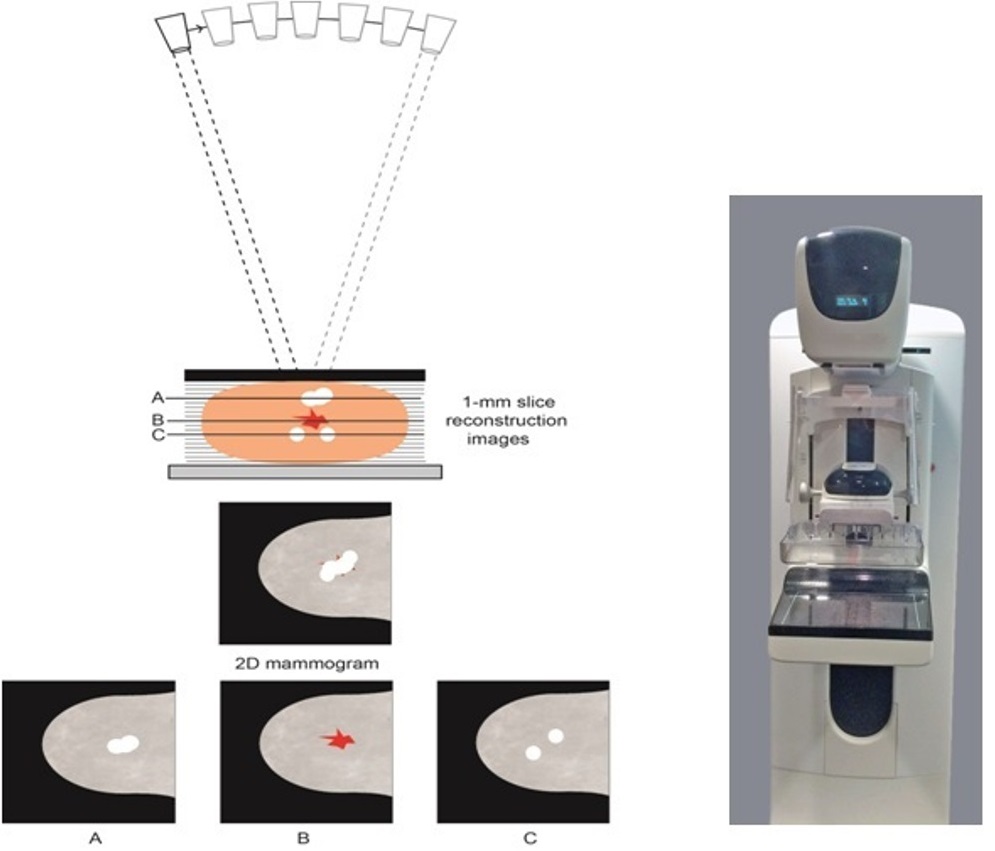
Comenzando la 2da década de este siglo 21 se aprueba otra de las grandes evoluciones en mamografía, como es la tomosíntesis o mamografía 3D; uno de sus mayores exponentes ha sido el Dr. Daniel Kopans que este artículo en inglés (haz click aquí para verlo) explica de forma amplia su lógica.
Para hacerlo fácil de entender, se trata de tomar proyecciones del grosor de 1 milímetro a todo el volumen de la mama, con diferentes ángulos, de forma que el programa (software) del equipo logre reconstruirla ¿cuáles son sus ventajas? al realizar estos cortes se disminuye la posibilidad que lesiones pasen inadvertidas por superposición de tejido de forma tal que mejora hasta un 40% la detección de dichas lesiones, y en otros casos, disminuir las biopsias innecesarias ya que hay lesiones que se ven en la mamografía 2D que en realidad es superposición de tejido.
Te invito a ver este video acerca de la tomosíntesis
Como podemos ver, no han transcurrido tantos años desde el descubrimiento de los rayos X en comparación a otras áreas del conocimiento, pero han sido muy intensos por el alto desarrollo tecnológico de esta era que nos ha tocado vivir, queriendo destacar que de todos los métodos de imagen que existen sobre la mama, la mamografía es el único que ha demostrado a través de la pesquisa la detección precoz de cáncer de mama traduciéndose a una disminución de la mortalidad y a tratamientos cada vez menos agresivos y/o mutilantes.
NOTA: Como siempre destaco, esta es una información de tipo general y a modo de orientación que no pretende sustituir la consulta médica ni la opinión del médico tratante.
Como siempre esperamos que este artículo sea de utilidad, ayude a discernir en los próximos correos o mensajes que recibamos en nuestros correos o a través de las redes sociales.
®2017 Dr. Humberto López-Fernández @mastologiaHLF
Si me quieres contactar haz click aquí


